Qu’est ce que la candidose ? Quelles sont les causes majeures de cette maladie infectieuse ? Comment la traiter naturellement ? Cet article vous révèle tout ce qu’il y a à connaitre sur cette pathologie. Soulignons toutefois que son contenu ne peut pas remplacer l’avis d’un professionnel de santé.
Infection d’origine fongique touchant la peau et les muqueuses, la candidose est une maladie bénigne, mais des fois difficile à traiter, qui peut aussi bien se produire chez des personnes en bonne santé que chez les sujets immunodéprimés. L’Institut Pasteur a révélé un statistique alarmant de 350 à 400 cas chaque année, seulement en région parisienne (1). Mais de quoi s’agit-il exactement ? Quelles sont ses principales causes ? Et comment la traiter ?
Sommaire
Présentation
La candidose est due à la présence de champignons levuriformes du genre Candida, dont le plus important et le plus fréquemment rencontré est l’espèce Candida albicans. Mis en culture dans des boîtes de pétri, ce champignon unicellulaire donne naissance à des colonies plus grandes et rondes, qui sont de couleur blanche dont la texture rappelle celle d’une crème. C’est la raison pour laquelle la mycologue Christine Marie Berkhout l’a baptisé du nom latin « candidus », qui est littéralement traduit en français par « blanc brillant », en 1923. (2)
Les nombreuses espèces de Candida – 200 environ – sont normalement tolérées par l’Homme, mais seulement une vingtaine peut devenir pathogène lorsque le système immunitaire est affaibli. La présence de ces levures provoque alors des infections bénignes, à la manière de la candidose vulvo-vaginale chez la gent féminine et le muguet buccal chez l’enfant de bas âge. Dans la plupart des cas, c’est l’espèce Candida albicans qui en est le principal responsable, mais il est également possible de détecter d’autres espèces lors des analyses, comme le Candida pseudotropicalis, le Candida parapsilosis ou encore le Candida guillermondii. Ces champignons microscopiques affectionnent surtout les milieux nettement acides avec un pH oscillant entre 2 et 6, mais peuvent également dans certaines situations survivre jusqu’à un pH 9.
Formes de candidose, causes et manifestations
Les levures Candida peuvent affecter une ou plusieurs parties du corps, entrainant des infections superficielles, dont les plus courantes sont les suivantes.
– Candidose buccale

La candidose buccale, couramment appelée le muguet, touche la cavité buccale et concerne notamment les nouveaux-nés, les patients qui sont soumis à des immunosuppresseurs, traitements antibiotiques, ou à des corticoïdes massives, les sujets atteints du sida, ou encore affaiblis par d’autres maladies graves (cancer, diabète, infection urinaire chronique).
Cette infection se traduit par la présence de dépôt blanchâtre sur les muqueuses de la bouche, entrainant des brûlures et des désagréables picotements. Ce signe peut être également accompagné d’autres symptômes, tels que douleurs, perte d’appétit, inflammation, irritation et inconfort lors de la déglutition.
En l’absence de traitement adéquat, cette infection présente un risque de se répandre et atteindre d’autres organes, comme le larynx et l’œsophage. La candidose prend alors ici la forme de candidose œsophagienne ou oropharyngée. Cette affection est, cependant, rare et ne se produit généralement que dans le cadre d’une infection au VIH sida.
– Candidose génitale
La candidose génitale est un autre cas très fréquent de l’infection due à l’espèce Candida albicans. Cette affection n’est cependant pas considérée comme une maladie sexuellement transmissible (MST), mais due surtout à une mauvaise hygiène de vie ou à une tare physiologique, qui perturbe le pH des muqueuses génitales.
Chez la femme, l’on parle de candidose vaginale, ou de candidose vulvo-vaginale, appelée également vaginite candidosite. D’après une étude épidémiologique, pas moins de 75 % des femmes connaissent une fois dans leurs vies un épisode de candidose vaginale. Les risques de récidive, en cas de traitement inadéquat ou de facteurs favorisant le déséquilibre de la flore vaginale, sont très élevés. Les traitements à base d’antibiotiques ou de corticoïdes sur le long terme, le diabète sucré, l’utilisation de produits de toilette trop agressifs, l’augmentation du taux d’œstrogène due à une grossesse ou à la prise de pilules contraceptives, les stérilets ou tout simplement le port de sous-vêtements synthétiques, peuvent favoriser le risque de contracter cette vaginite.
Les principaux signes cliniques de la candidose vaginale se traduisent par un écoulement vaginal blanchâtre ou leucorrhée, sans odeur dérangeante. Les pertes verdâtres, avec odeur persistante d’amine (similaire à une odeur de poisson), concernent surtout les infections d’origine bactérienne. Dans certains cas, les patientes peuvent également se plaindre de dyspareunie d’intromission, autrement dit de douleurs lors des rapports sexuels, de prurit vaginal, et de dysurie externe ou difficulté à uriner. Ces symptômes apparaissent surtout quelques jours avant les règles.
Chez la gent masculine, la candidose génitale se présente sous forme d’une urétrite, ou inflammation de l’urètre, qui se manifeste par un écoulement et de dysurie. Cette infection peut être, parfois, associée à une balanite, qui est une inflammation du gland du pénis. Des taches rouges, associées à des irritations et douleurs, en sont les principaux signes. Dans le cas d’une balanite à Candida, le patient doit être traité adéquatement, pour ne pas infecter sa partenaire sexuelle.
– Candidose cutanée
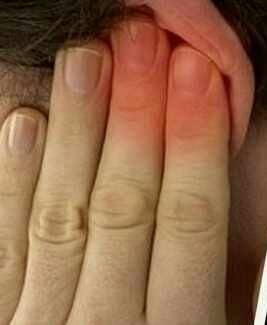
La candidose cutanée, connue aussi sous le terme d’ infection candidosique, touche notamment la peau et les phanères (poils, cheveux, et ongles). Cette forme de candidose se développe notamment au niveau des parties du corps sujettes à l’humidité, telles que les aisselles, l’aine, les zones interdigitales, sous les seins, entre les fesses, et sous les ongles. L’affection se présente sous forme de rougeurs recouverts de couche blanchâtre, ou de tuméfaction douloureuse et inflammatoire.
– Formes compliquées de la candidose
La candisose systémique, ou candidémie, sont l’une des formes les plus graves de la candidose, avec un taux de mortalité moyen de 40 à 50 %. Bien que rare, cette affection insidieuse peut être la conséquence d’une contamination nosocomiale exogène, notamment chez les sujets ayant eu des cathéters intravasculaires ; ou bien d’un passage des levures ayant colonisés le tube digestif ou l’appareil génital vers le sang. Ce second cas est favorisé par la fragilisation ou l’ulcération des muqueuses dues à un déficit de globules blancs par exemple, à des traitements antibiotiques de longue durée, ou encore après une chimiothérapie. (1)
Cette forme compliquée de la candidose doit être surveillée étroitement car peut engendrer des maladies graves, telles que méningite, AVC, péricardite bactérienne et arthrite ankylosante. Les sujets les plus susceptibles de le contracter sont surtout ceux hospitalisés auprès des services de chirurgie, d’hématologie et d’assistance respiratoire.
La baisse des défenses immunitaires, chez les sujets sidéens ou soumis à des corticoïdes de longue durée ou encore à des immunodépresseurs, risque de favoriser d’autres formes également graves de la candidose, comme la candidose viscérale et le granulome moniliasique.
Diagnostic de la candidose
Seul un test permet de constater s’il s’agit réellement d’une candidose et adapter par la suite le traitement approprié. Deux types d’analyse sont souvent proposés par les spécialistes, soit un diagnostic mycologique, soit un diagnostic immunologique.
Dans le premier cas, il faut procéder à un prélèvement des levures, par simple frottement des parties concernées sur la peau ou les muqueuses. Les échantillons prélevés seront par la suite mis en culture.
Le diagnostic immunologique est indispensable lorsque le prélèvement direct des levures n’est pas réalisable en raison de certaines localisations trop profondes, ou inaccessibles. Cette analyse peut donc se faire, soit par immunoélectrophorèse, soit par hémagglutination. En cas de septicémie par contre, il est essentiel de procéder à des méthodes plus rapides selon les scientifiques, telles que la recherche immunologique directe des antigènes circulants. (3)
Traitements de la candidose
Pour garantir la réussite du traitement et prévenir les récidives, il est impératif de traiter en même temps les différents foyers de Candida albicans détectés, au cours des analyses. Le traitement s’effectue localement par des antifongiques, à la manière du Fluconazole ou de l’Amphotéricine B d’une dose de 150 mg per os en une seule prise, en principe. En cas de vaginite, le traitement peut être complété par l’utilisation de pommades ou de crèmes intravaginales à base de dérivés azoles (Éconazole, Miconazole, etc). Le patient est aussi invité à éviter tous produits ou substances qui risquent de favoriser le développement des levures, ou empêcher ces antifongiques d’agir correctement. Dans le cas d’une candidémie, le remplacement des cathéters infectés est essentiel. Si malgré les traitements adoptés, la candidose persiste ; il faut prendre en compte d’autres critères pour bien cibler ces champignons parasites, tels que leurs foyers, les conditions du terrain, l’ancienneté de la maladie, ou son caractère récidivant.
Ces substances chimiques à effet antifongique, précédemment mentionnées, sont les plus souvent recommandées pour traiter la candidose. Des chercheurs ont, cependant, démontré qu’il existe des solutions naturelles, pour venir à bout de ces champignons parasites qui nuisent à notre santé.
– L’extrait de l’ail
L’ail (Allium sativum L.), réputé pour son action antifongique, figure parmi les remèdes naturels dont les effets sur les Candida albicans ont fait l’objet d’analyses scientifiques. L’expérience a été menée sur des rats normaux et des rats diabétiques induits par Streptozotocine, ayant ou non des problèmes de candidose. Les sujets ont été départagés en 6 groupes de 15 individus, dont un groupe de rats normaux servant de témoin, un groupe de rats non diabétiques infectés de Candida albicans, un groupe de rats infectés ayant pris des extraits d’ail, un groupe de rats diabétiques, un groupe de rats diabétiques infectés de Candida albicans, et un dernier groupe de rats diabétiques avec candidose soumis à des traitements à base d’extrait d’ail.
Ces groupes de rats ont été soumis à un jeûne de 30 jours. À la fin de l’expérience, l’analyse de sang et des tissus du foie et des reins a permis de constater une importante baisse du taux de concentration de Candida albicans chez les groupes ayant pris une dose de 0,25 g/kg au quotidien. Aucun changement n’a été remarqué chez les individus infectés de ces champignons n’ayant pris aucun traitement. Une baisse du taux de glycémie et une perte de poids non négligeable ont été notées auprès de chaque groupe, avec des résultats encore plus significatifs chez ceux qui ont pris des extraits d’ail (4). Ces effets doivent être encore mis en évidence chez l’homme avant de pouvoir les confirmer.
– L’extrait de pépins de pamplemousse
L’extrait de pépins de pamplemousse (EPP) est aussi qualifié d’antibiotique et d’antifongique naturel. Les chercheurs ont donc essayé de vérifier son effet sur le Candida albicans. Dans cette expérience, l’extrait de pépins de pamplemousse a été utilisé pour optimiser la conservation des gels hypromelloses, qui sont microbiologiquement instables. Son action a été comparée à celle de l’extrait de canneberge. Résultats, ces deux extraits ont tous deux inhibés la prolifération des bactéries à Gram positif et celles à Gram négatif, mais l’effet de l’extrait de pépins de pamplemousse a été, cependant, significativement important. Par ailleurs, les levures Candida n’ont été sensibles qu’à l’extrait de pépin de pamplemousse, selon les constatations. La combinaison de ces deux molécules n’a été efficace que dans un milieu acide, avec un pH oscillant entre 2,5 et 5 (5). Comme la majorité des expériences ont été effectuées in vitro, il faut d’autres essais cliniques in vivo, chez des humains, pour confirmer cette propriété.
– La berbérine
Alcaloïde aux vertus antifongique et antibactérienne, la berbérine aussi est recommandée pour bloquer la propagation des Candida albicans. Une étude in vitro, qui date de 2010, a démontré que cette molécule naturelle présente une synergie positive avec le Fluconazole, et optimise son effet. La combinaison de Fluconazole et de berbérine semble être plus efficace selon les résultats constatés, que l’utilisation de ce médicament antifongique uniquement (6). Un autre essai clinique, publié plus tard en 2014, a même révélé que l’ajout de berbérine dans les traitements de la candidose chronique chez les sujets immunodéprimés, avec une résistance aux médicaments antifongiques, a favorisé leur guérison (7). Des études complémentaires restent toutefois nécessaires pour confirmer cet effet.
-L’huile essentielle d’origan
L’huile essentielle d’origan est un autre remède naturel, souvent prescrit par les thérapeutes pour traiter la candidose, à ne pas omettre. Des études scientifiques ont déjà essayé de prouver ses actions antifongiques, en particulier vis-a-vis des espèces Candida. Cette étude in vitro a montré l’effet synergique qui existe entre cette huile essentielle et le Nystatin dans le traitement des infections à Candida. Le Nystatin n’est autre qu’un des médicaments antifongiques fréquemment utilisés dans le traitement de cette maladie, mais qui à forte dose ou à long terme, peut entrainer des lésions au niveau des reins. La combinaison de Nystatin et d’une certaine dose d’huile essentielle d’origan a permis d’inhiber les différentes espèces de Candida soumises à l’expérience. Les scientifiques ont conclu qu’il est désormais possible de réduire la dose de Nystatin à administrer chez les patients, grâce à l’utilisation de l’huile essentielle d’origan. (8)
Ces traitements vous sont donnés juste à titre informatif. Pour éviter les complications, référez-vous uniquement aux conseils de votre médecin.
Références :
(1) Fiche médicale : « Candidose » — Institut Pasteur, janvier 2013.
(2) Christopher B. Wilson, Victor Nizet, Yvonne Maldonado, Jack S. Remington, Jerome O. Klein, Remington and Klein’s Infectious Diseases of the Fetus and Newborn, Elsevier Health Sciences, 2014, p. 1059.
(3) P. Wattre A. Dewilde D. Duriez C. Descamps L. Lagocki. Diagnostic immunologique des candidoses : étude critique à propos de 123 observations.
(4) Bokaeian M, Nakhaee A, Moodi B, Farhangi A, Akbarzadeh A. Effects of garlic extract treatment in normal and streptozotocin diabetic rats infected with Candida albicans. Indian J Clin Biochem.2010 Apr;25(2):182-7. doi: 10.1007/s12291-010-0033-y. Epub 2010 May 27.
(5) Bernatoniene J, Keraitė R, Masteiková R, Pavilonis A, Savickas A. A combination of grapefruit seed extract and concentrated cranberry juice as a potential antimicrobial preservative for the improvement of microbiological stability of hypromellose gel. Ceska Slov Farm.2013 Oct;62(5):212-9.
(6) Iwazaki RS, Endo EH, Ueda-Nakamura T, Nakamura CV, Garcia LB, Filho BP. In vitro antifungal activity of theberberineand its synergism with fluconazole. Antonie Van Leeuwenhoek.2010 Feb;97(2):201-5. doi: 10.1007/s10482-009-9394-8. Epub 2009 Nov 2.
(7) Dhamgaye S, Devaux F, Vandeputte P, Khandelwal NK, Sanglard D, Mukhopadhyay G, Prasad R. Molecular mechanisms of action of herbal antifungal alkaloid berberine, in Candida albicans. PLoS One.2014 Aug 8;9(8):e104554. doi: 10.1371/journal.pone.0104554. eCollection 2014.
(8) Rosato A, Vitali C, Piarulli M, Mazzotta M, Argentieri MP, Mallamaci R. In vitro synergic efficacy of the combination of Nystatin with the essential oils ofOriganumvulgare and Pelargonium graveolens against some Candida species. Phytomedicine.2009 Oct;16(10):972-5. doi: 10.1016/j.phymed.2009.02.011. Epub 2009 Jul 18.